人工膝関節手術について
tka
人工膝関節置換術とは?
人工膝関節置換術は1947年にDr.Judetが開始し、現在までに60年以上の歴史があります。数ある人工関節手術のうちで成績が最も安定しています。日本でも2019年には約10万件以上行われています。
変形性膝関節症、関節リウマチ、骨折などによって損傷した関節面を取り除いてポリエチレンやセラミック、金属などでできた人工膝関節に入れ替える手術です。
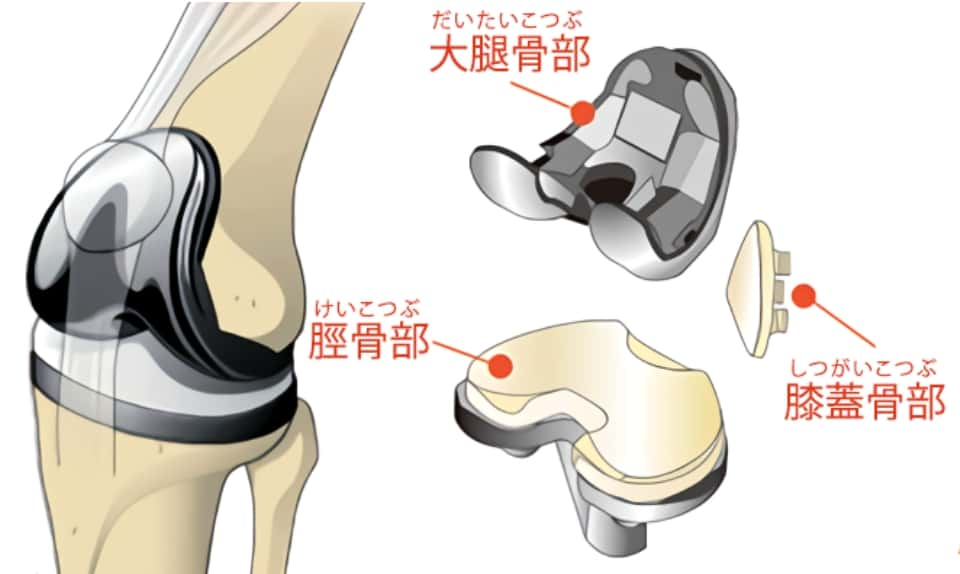
人工膝関節は大腿骨、脛骨に金属のインプラントを取り付け、脛骨上面と膝蓋骨の関節面には軟骨の代わりとなるポリエチレン製のサーフェイスを取り付けます。このように新しい関節へと生まれかわることによって痛みを和らげ、膝関節としての働きを取り戻します。
人工膝関節は大腿骨側と脛骨側(すねの骨)の金属インプラント、その間に挟まるプラスチックのクッション、膝蓋骨(お皿の骨)のプラスチック部品が組み合わさり構成されます。大きさや機種など、患者さんの年齢・活動度より適したものを選んで使用します。材質はコバルトクロム合金、プラスチック(ポリエチレン)、セラミックなどで作られています。人工関節手術と呼ばれると、膝全体を人工のもので置き換えると思われがちですが、膝の骨の表面を金属のインプラントで置き換える表面置換術です。骨表面を7~10mm程度専用の手術器械にて削り、同じ厚さの金属のインプラントをかぶせます。そしてその金属インプラントの間に強化プラスチックであるクッションを挿入し介在させます。このプラスチックは近年、対磨耗性能がより向上した超高分子量ポリエチレン (Ultra High Molecular Weight Polyethylene)を用います。
名古屋整形外科人工関節クリニックは東海地方で有数の人工関節手術経験数を有する専門施設です。当院は人工関節各メーカーとともに、新しい手術手技・方法や新たなインプラントの開発などの研究開発も積極的に行っています。専門施設ならではの、診断から手術、リハビリの治療まで患者さんの治療に積極的に対応しています。
人工膝関節置換術の利点は手術直後より安定した除痛効果、日常生活動作の改善が得られ、術後早期より荷重が可能となるため入院期間も1~2週間程度ですみます。術後の可動域は0~130度であり正座は出来ませんが、一般的な日常生活動作はできるようになります。
人工膝関節手術の適応
人工膝関節置換術の適応は、疼痛や動作制限により日常生活が著しく障害されている患者さんとなります。
当院では日常的に毎日行われる手術で、ほぼ確実に良好な成績が得られます。
この様な症状がある時、
手術治療をお勧めします
- 歩行が休まずに続けて30分間困難の時
- 日常生活に非常に支障をきたす場合
- 夜間の痛みなど安静時にも痛みがある場合
- 膝の変形が強く、階段昇降が困難になってきた時
当院の人工膝関節置換術の特徴
確実で安全な手術
人工関節手術は、手術の際の人工関節の設置の正確性に耐用年数が影響を受けます。当院では最新の医療機器や手技を使用して高い精度での手術を行います。また専門施設ならではの専門スタッフにより確実な手術を行います。
術前の歩行の様子
術後の歩行の様子
(左膝術後1か月、右膝術後3か月)
高度な医療レベルでの専門手術
当院では手術経験を数多く有する専門医が手術をしています。その患者さんの求められる生活レベルに応じて適切な人工関節を選択します。
非常に技術を必要とする手術ですが、専門施設ゆえ高度な医療レベルで行うことにより、安定した確実な治療成績が得られます。当院の治療成績については様々な学会において成績を報告しています。
術後の痛みや負担が出来るだけ少ない術後管理
手術後の全患者さんはリカバリールーム(術後回復室)に入って頂き、専門看護師が付き添い痛みの管理、全身状態の確認を行います。術後早期に生じやすい合併症が起きないように最大限の注意を払います。
手術は原則、下半身麻酔(脊椎麻酔)と静脈麻酔(眠り薬の点滴)にて行います。術後の痛みは、海外では一般的ですが、本邦で近年使用されるようになってきた痛み止めカクテルを使用することで、患者さんの術後の痛みもかなり楽になりました。また全身麻酔では術後の全身疲労により翌日は起きれないなどの問題がありますが、負担の少ない下半身麻酔により手術翌日から歩行練習を開始することができます。
手術後の経過について
術後1日目より術後スケジュールに沿ったリハビリを開始し、約1~2週間で杖歩行での退院となります。手術後1ヶ月くらいで車の運転、2~3ヶ月くらいで自転車、手術後半年くらいでジャンプを伴わないスポーツであれば可能となります。
退院後は、1ヶ月、2ヶ月、3ヶ月、半年、1年後、それ以降は半年から1年に一度診察を行い、人工関節に問題が生じていないか経過観察をしていきます。
合併症について(手術の問題点)
人工膝関節手術は劇的に症状が改善するすばらしい手術ですが、問題点(合併症)もあります。問題がおきないように十分に対策をして手術を行います。
カッコ内%は当院医師によるこれまでの合併症の発生率です。
感染 (0.05%)
人工膝関節では細菌感染の頻度は一般施設において1~2%と報告されています。人工関節で感染した場合、最悪時には挿入した人工関節を抜去しなければならないこともあり、その予防、早期発見が必要です。肥満、糖尿病患者やステロイド長期服用者は感染が生じやすく手術後も感染予防を徹底する必要があります。また虫歯のひどい方も感染が起こりやすいといわれているため、手術前に十分治療しておく必要があります。
深部静脈血栓症(deep vein thrombosis: DVT)
膝の手術中はターニケットという駆血帯の使用、術後の臥床安静などが原因となり下肢血流の停滞が生じ下肢静脈に血栓が出来やすくなります。その殆どが無症候性ですが、時に致命的な肺梗塞を生じることもあり予防が重要です。TKAでは無症候性も含めると患者さんの30~40%に発生していると報告されています。
症候性肺梗塞症(pulmonary embolism: PE) (0.04%)
深部静脈血栓症などにより血栓が多発すると肺動脈に血栓がつまり、突然の呼吸苦、意識レベルの低下などを生じ最悪の場合には亡くなることもあります。当院では弾性ストッキングの装着、予防的抗凝固療法などを施行して予防しています。
人工関節周囲の骨折 (0.16%)
骨がもろい患者さんでは人工関節挿入時などに手術部位周囲の骨折が起こることがあります。スクリューなどにて、固定し対応します。一般的に3%程度発生するといわれています。骨がもろい患者さんに対しては術前から治療を開始します。
大量出血・下肢循環障害
膝関節の手術では膝窩動脈などの血管損傷の危険性があります。血管損傷がある場合、手術部位の腫脹や疼痛、下肢循環障害による色調変化が出現するため術後早期からの確認が必要です。
手術前後の基本的な診察の流れ
- 初診
-
紹介状をお持ちであれば御持参ください
- 診察
- レントゲンや血液検査など各種検査
- 外来
-
- 手術、入院申し込み、手術前リハビリテーション
-
自己血採血
人工股関節置換術:外来1日、もしくは日にちを分けて採血する場合があります。
人工膝関節置換術:自己血採血は基本的には行いません。 - 術前全身スクリーニング検査
- インフォームドコンセント(手術説明)
- 入院(手術日の前日)
-
前日が土日を挟む場合は、金曜日入院となります。
前日が祝日の場合は、前々日の入院となります。
- 手術
- リハビリテーション
- 退院(手術後1〜2週間後)
- 外来フォローアップ
-
手術後1ヶ月、2ヶ月、3ヶ月、半年、1年後、それ以降は原則として半年に一度の診察となります。
